Impedanciometría. ¿Por qué es importante?
Autor: Tania García
Audióloga Protésica
De manera usual y contrariamente a lo que debería ocurrir, muchos profesionales de la Audiología prefieren no realizar las pruebas de Impedanciometría Acústica, bien porque desconocen su procedimiento, o bien porque no confían en la importancia e información que aportan o, quizá, por escasa disponibilidad de tiempo para poder realizarlas. Pero lo cierto es que esta es una batería de pruebas que no se tarda mucho en realizar y que, además de aportar gran información sobre el estado de las estructuras del oído medio, también nos indica si puede existir algún problema con el envío de la señal acústica a lo largo de la vía auditiva hasta el Complejo Olivar Superior (COS) y nos ayuda a valorar parte del nervio facial y del nervio trigémino.
La impedancia acústica es la resistencia que ofrecen las cavidades del OM al paso del sonido a través de ellas. Son pruebas objetivas, que no requieren la colaboración del paciente y pueden aportar un pronóstico de la etiología de la posible hipoacusia.
Es importante explorar el canal auditivo mediante una otoscopia antes de proceder con la prueba para descartar un tapón de cera o cualquier cuerpo extraño que pueda provocar su obstrucción y la obtención de un resultado que pueda llevarnos a error.
Dentro de la Impedanciometría Acústica se encuentran las siguientes pruebas: Timpanometría, Medición del Reflejo Estapedial (RE) y las pruebas de Función Tubárica. Para la realización de las pruebas necesitamos un Impedanciómetro o Timpanómetro.
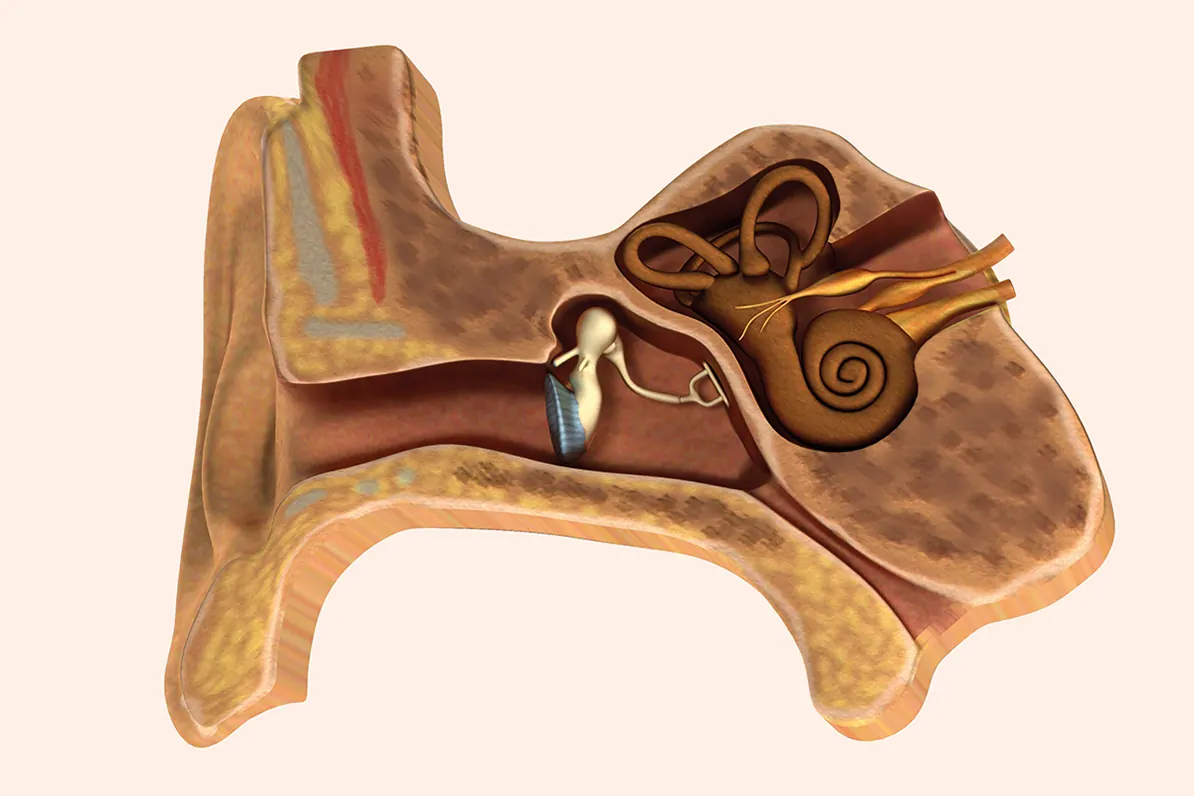
Representación esquemática del tímpano y los huecesillos del oído. ©Rendia.

Timpanometría
La Timpanometría nos permite valorar la integridad y el estado del OM, aportando información sobre la movilidad de la membrana Timpánica, permitiendo valorar el estado de la Cadena Osicular (Martillo, Yunque y Estribo) y comprobar la correcta funcionalidad de la Trompa de Eustaquio, cuyo principal cometido es mantener equilibrada la presión a ambos lados del Tímpano.
Para su correcta realización el paciente debe estar en silencio y no debe deglutir ni bostezar. Se introduce la sonda de medición del timpanómetro en el conducto auditivo externo (CAE) y se aplica la medición. Esta sonda registrará el cambio de volúmenes producido en el OM al deformar el conjunto tímpano-osicular hacia presiones positivas y negativas. Se trata de una prueba muy rápida y sencilla.
Gráfica 1. Curvas Timpanométricas.

Los datos que se registran son:
— La compliancia o elasticidad del Tímpano, medido en mililitros (ml).
— El volumen del CAE estimado (medido en ml) y por extensión el OM.
— El gradiente timpanométrico que es «una medida objetiva que describe la inclinación de la pendiente del timpanograma cerca del pico» (Fowler & Shanks, 2002, p.182).
— La presión que existe en las cavidades del OM, medida en daPa.
Se pueden registrar diferentes gráficas como se aprecia en la figura 1.

MT10 | Timpanómetro de exploración, Interacoustics. Imagen cedida por cortesía de Diatec España.

Trompa de Eustaquio.

La Otosclerosis es un crecimiento óseo anormal en el oído medio que causa pérdida de la audición. ©Rendia.

Representación esquemática de una perforación timpánica. ©Rendia.
Gráfica 2. Curva timpanométrica tipo A con doble pico.

Curva tipo A
Es la que se determina con valores comprendidos dentro de la normalidad, con buena movilidad y presión equilibrada. Su pico de amplitud máxima se sitúa en torno a los 0 daPa y no sugiere patología en el OM. Es compatible con audición normal o con Hipoacusia Neurosensorial (HNS) pura con integridad del OM. Sin embargo, es importante saber que solo se determinará como compatible con normo audición si presenta Reflejo Estapedial (RE), si estos permanecen ausentes será indicativo de posible afectación auditiva.
Cabe destacar que, también dentro de la curva tipo A, podemos encontrarla totalmente desplazada a presiones positivas, pero con valores dentro de la normalidad. En este caso, esta gráfica sería compatible con una Trompa de Eustaquio Patulosa (permanentemente abierta).
Curva tipo As
Es compatible con Otosclerosis o Timpanosclerosis. Se caracteriza porque aunque muestre su máxima amplitud aproximada a 0 daPa, presenta bastante menos amplitud que la anterior, ya que existe alguna dificultad por la cual el Tímpano no puede moverse con normalidad.
Curva tipo AD
Se muestra con una compliancia muy elevada, tanto que es posible que el pico de máxima amplitud se salga de la gráfica. Puede ser compatible con perforación Timpánica, disrupción de la Cadena Osicular, Tímpanos laxos, monoméricos o con perforaciones de márgenes estrechos o en proceso de cierre.
Curva Tipo B
Es compatible con otitis media serosa (OMS), Colesteatoma, tapón de cera, perforación de márgenes amplios o fijación total del conjunto tímpano-osicular. Se muestra como una curva plana o ligeramente aplanada, sin punto máximo de amplitud y con movilidad del Tímpano restringida.
Curva tipo C
Es aquella en la que se observa menos resistencia al paso del sonido hacia presiones negativas. Esto se debe a que la presión en el OM es negativa, aunque la movilidad de la membrana es normal con un punto de máxima amplitud < a -150 daPa. Es compatible con una disfunción de la Trompa de Eustaquio (TE) o con una otitis media aguda (OMA) en estadio inicial.
Existe otro tipo de curva menos estudiada que es la curva con doble pico. Aparece con valores de curva tipo A pero se observan con claridad dos picos de máxima amplitud. Esto es compatible con Tímpanos cicatrizales o monoméricos, debido a que hay diferencias en la masa y la elasticidad en diferentes puntos de la membrana Timpánica. Siempre se estudiará como referencia el pico que se registre con valores más positivos.
Criterios importantes dentro de la Timpanometría
Si la prueba se realiza en adultos o niños mayores de seis meses, se utilizará la sonda de 226 Hz para la medición. Solo se empleará la sonda de 1000 Hz cuando el paciente sea menor de seis meses o el CAE sea muy estrecho
Tabla 1. Valores estandarizados en Timpanometría.

Consideraciones de la Timpanometría
Una curva tipo A o tipo AD, puede coexistir con una HNS, mientras que si el resultado de la prueba muestra una curva tipo As, B o C, será significativo de un posible obstáculo en las cavidades del OM que impide el paso correcto de la onda sonora, lo que es compatible con una Hipoacusia Conductiva (HC).
El volumen tiene que ser > 0.3 ml en adultos y si esto no ocurre, se sospechará de la existencia de un tapón de cera en el CAE o de que la sonda está mal colocada dentro del mismo chocando con una de las paredes del conducto. Si el paciente tiene colocados drenajes o tubos timpánicos, o si presenta perforación de la membrana, el volumen será ≥ 2.0 ml o a 2.5 ml en niños y en adultos, respectivamente.
Si se obtiene una curva tipo A con doble pico, se debe pensar en la existencia de un Tímpano cicatrizal o monomérico y si no hay RE no se interpretará el resultado como curva tipo A dentro de la normalidad.
Los niños tienen la TE más estrecha, más corta y menos inclinada que los adultos.
Si se observa que el niño tiene la lengua fuera continuamente, respira por la boca, babea, ronca, tiene ojeras y/o falta de sueño, se sospechará de mala funcionalidad de la TE y se debe proceder a la realización de la prueba para verificar su estado.
A menudo, muchos niños presentan un crecimiento de sus adenoides o vegetaciones que, aunque se trata de un tejido linfoide que actúa como sistema de protección, puede impedir la correcta ventilación de la trompa.
Contraindicaciones para la realización de la prueba
No se debe realizar la prueba a pacientes con vértigo o inestabilidad recurrente ya que en la mayoría de ocasiones estos pacientes pueden presentar una mayor presión dentro del oído y al aumentarla, podemos provocar un episodio de vértigo en ese momento. Tampoco se debe explorar a pacientes con Tímpanos perforados, sobre todo si la perforación tiene límites poco definidos, enrojecidos y/o humedecidos, o en paciente que presenten otitis medias. Se descartará también en pacientes que tengan drenajes o tubos timpánicos en la membrana, aunque su realización nos aportará información sobre la correcta o no funcionalidad de estos tubos.
Medición del Reflejo Estapedial
Para la realización de esta prueba se introducirá una sonda dentro del CAE de la misma forma que anteriormente. Si el equipo lo permite, además se colocará una sonda con un micrófono en el oído contrario al que vamos a explorar, para poder medir el RE contralateral. También se trata de una prueba objetiva y rápida.
Los RE son unos reflejos involuntarios que actúan como sistema de protección ante sonidos de alta intensidad, protegiendo así al oído interno de lesiones permanentes.
Su registro nos aporta datos sobre el estado de este sistema, nos dará información de origen retrococlear y nos orientará sobre el punto más dañado de la cóclea. Su ausencia puede sugerir patología auditiva. Se registra en torno a 70/80 dB por encima de umbral auditivo en sujetos normoyentes, por lo que si aparecen tardíamente o están ausentes, pueden sugerir umbrales auditivos alterados. Para su correcta realización el paciente debe estar en silencio y no deglutir ni bostezar.

Exploración del Reflejo Estapedial.
Exploración de la prueba
Cuando el sonido llega a las estructuras del OM, estas lo amplifican y trasmiten hacia el oído interno, donde será recibido y modificado para convertirse en impulso nervioso e ir pasando por las diferentes estructuras de la vía auditiva hasta llegar a la Corteza Auditiva Primaria. De forma esquematizada, las estructuras por las que pasa la onda sonora implicadas en este reflejo involuntario son: el oído medio, la Cóclea, el Nervio Estatoacústico (VIII par craneal) con información de la vía aferente, los Núcleos Cocleares (NC), el Complejo Olivar Superior (COS), el Nervio Facial (VII par craneal) con información de la vía eferente (inervación motora) y el músculo estapedial.
De manera quizá más secundaria, también están implicadas otras estructuras como son el músculo Tensor del Martillo, que se inserta en el mango del Martillo hasta la Trompa de Eustaquio, provocando que el Tímpano se vuelva más rígido y por tanto la cadena osicular también, y el Nervio Trigémino (V par craneal) inervado por algunos axones. Esto ocurre de forma muy inusual en los humanos (notando el sujeto unos pequeños golpes) y, sin embargo, sí ocurre en el resto de los mamíferos.
El RE se puede medir Ipsi y contralateralmente. Si medimos la respuesta ipsilateralmente, se colocará la sonda en el oído a explorar y se presentará el estímulo sonoro en ese mismo lado. La información aferente (de subida), que avanzará a través del OM, llegando a la Cóclea, después al VIII par y seguidamente a los NC, alcanzará el COS y será en esta estación cuando se enviará una señal con información eferente o motora (información de bajada) al Nervio Facial (VII par), que provocará una contracción del músculo del estapedial separándolo de la ventana oval y protegiendo así a las células ciliadas de la cóclea de estos sonidos tan intensos que puedan causarle lesión permanente.
Si lo que se quiere registrar es el valor contralateral, el procedimiento y las áreas estimuladas serán los mismos, salvo que en este caso, la sonda se colocará en el oído a evaluar y en el contrario se presentará el estímulo sonoro. El sonido seguirá el mismo camino y cuando llegue a los NC, un haz de fibras nerviosas enviará parte de la información sonora eferente al COS del oído contrario (el que queremos registrar) para que así este pueda enviar información aferente al VII par craneal de ese mismo lado y accionar el mecanismo de defensa.
Esquema 1. Estructuras de la vía auditiva y propagación de la onda sonora a través del oído.

Esquema 2. Anatomía del oído representada de forma esquemática. © MED·EL

Esquema 3. Vía Auditiva Aferente. American Speech-Language-Hearing Association.

Esquema 4. Reflejo Estapedial ipsilateral. Imagen izquierda cedida por cortesía de MED·EL.

Esquema 5. Reflejo Estapedial ipsilateral contralateral. Imagen izquierda cedida por cortesía de MED·EL.

Esquema 6. Reflejo Estapedial. Ipsi y contralateral.

Consideraciones
La prueba consiste en presentar un tono de alta intensidad e ir aumentándolo mientras se registran los datos hasta una intensidad máxima de 100/110 dB. Se exploran las frecuencias de 500, 1000, 2000 y 4000 Hz. El RE contralateral suele aparecer alrededor de 5/10 dB más tarde que el ipsilateral. La frecuencia de 4000 Hz desaparece muy pronto y no tiene porqué sugerir hipoacusia. Si se obtienen valores de RE normales en todas las frecuencias salvo en 4000 Hz no nos debe llevar a pensar en la existencia de patología, sino que puede no haberse registrado correctamente esa frecuencia. En niños, solo se explora la frecuencia de 1000 Hz (sobre todo por hacer la prueba lo más corta posible).
No aparecerá RE si existe daño en el VIII y /o VII par craneal, o si nos encontramos ante HNS en grado severo, cofosis o HC. Si aparece RE Ipsi pero no contra, hay que sospechar de un posible problema en la decusación de la vía (donde se cruzan ambas vías auditivas), por ejemplo, un tumor. Si aparece antes de lo normal, siendo igual o menor a 60 dB por encima de umbral, puede ser compatible con reclutamiento y, por lo tanto, estaremos ante una HNS con asiento coclear.
El análisis de esta medición nos aporta una «predicción» del tipo de hipoacusia que puede presentar el paciente.
Los reflejos estapediales dan origen a una gráfica por aumento o descenso de la línea isométrica proporcionada por el impedanciómetro.
Dentro de esta medición se puede registrar lo que se conoce como RE ON-OFF, que se da en Otosclerosis incipientes. Se caracteriza porque aparecen unas pequeñas «ondas» justo antes y después del reflejo. Es importante porque nos alerta sobre una posible fijación de la cadena osicular y, a medida que avanza la fijación, el RE desaparece.
Fatiga Auditiva
El RE está sometido a un fenómeno de acomodación o fatiga auditiva, es decir, ante estímulos sonoros mantenidos, la contracción del músculo estapedial sufre un declive. Esta manifestación está subjetivada con la frecuencia que se estimula, de manera que la fatiga es mayor ante estímulos sonoros agudos y es escasa con sonidos de banda ancha.
Existen dos formas de realizar la prueba. La primera es de manera objetiva mediante el impedanciómetro y la segunda es de forma subjetiva con la ayuda del audiómetro.
Si lo hacemos con el impedanciómetro, el dispositivo presentará un tono durante 10 sg entre 5/10 dB por encima del umbral del RE. Solo se explora en 500 y 1000 Hz. Si la fatiga es positiva habrá una disminución de, al menos, el 50% de la amplitud a partir de los primeros 5 sg, lo cual indica una posible lesión retrococlear o neural.
Si el método escogido es el subjetivo, Tone Decay Test (Crahart. 1957), se necesitará para la realización de la prueba una cabina sonoamortiguada, un audiómetro y la colaboración del paciente.
Si el resultado de la prueba, independientemente del procedimiento escogido, es fatiga auditiva positiva, será indicativo de que el RE sufre un declive y esto puede alertar de un posible daño en el nervio auditivo, es decir, nos encontraremos ante una posible HNS con asiento retrococlear.
Pruebas de Función Tubárica
Estas pruebas son importantes para la verificación de la correcta funcionalidad de la TE. Nos ayudan a comprobar el equilibrio a ambos lados del Tímpano. Es también una verificación objetiva.
La Trompa Patulosa es una patología que se caracteriza porque la TE está permanentemente abierta lo que provoca mala ventilación de la caja timpánica y que no exista equilibrio de presiones a ambos lados de la membrana timpánica. Existe pérdida de tejido en la porción cartilaginosa circundante de la TE. Esta patología se asocia habitualmente con trastornos como pérdida de peso, embarazo, otitis medias recurrentes, rinitis alergias, disfunción temporomandibular, enfermedades autoinmunes o reumáticas, cirugías auditivas, etc.
Se evalúan con maniobras de Valsalva y de Toynbee, registrando tres mediciones timpanométricas: primero, se registra un timpanograma de la manera habitual (el paciente mantiene la boca cerrada, no habla y no deglute); para la segunda medición, se realiza una maniobra de Valsalva en la que el paciente se ocluye las fosas nasales y la boca y expulsa aire por la nariz, lo que provoca un abombamiento de la membrana y la curva registrada se desplazará a presiones positivas; y por último, se realiza la maniobra de Toynbee que consiste en deglutir con la boca cerrada y las fosas nasales ocluidas, registrándose una curva desplazada a presiones negativas. Se debe registrar una medición tras cada maniobra.
Si la funcionalidad de la TE es normal, existirá una variación tras cada maniobra de entre 10 y 15 daPa. Si no hay desplazamiento, estaremos ante una posible disfunción de la TE.
Se puede realizar la prueba si estamos ante un Tímpano con perforación, pero de manera diferente. Manualmente en el equipo habrá que instaurar una presión inicial de +400 daPa e introduciendo la sonda dentro del CAE, el paciente realizará la maniobra de deglución entre tres y cuatro veces. La presión debe ir disminuyendo y si llega a instaurarse en 0 daPa, la TE del paciente será funcional.
Gráfica 3. Resultados gráficos de medición del R.E.

Gráfica 4. Resultado del reflejo On-Off.

CONCLUSIONES
En definitiva, las pruebas timpanométricas aportan información objetiva sobre el estado funcional y la integridad de las cavidades del Oído Medio y de la Trompa de Eustaquio. Con ellas también obtenemos información de carácter retrococlear y del punto más dañado de la cóclea (si existe daño coclear) y, además, nos informan sobre el estado de la vía eferente, de la vía aferente y de lo que ocurre con la información auditiva en el cruce de las vías, alertándonos así de un posible daño en este punto.
La Timpanometría nos alertará sobre un posible problema de transmisión de manera que nos dará pistas de si la hipoacusia puede ser conductiva o no.
Si el RE se desencadena antes de lo normal, debemos pensar en un posible daño coclear; si no aparece, sospecharemos de HC o HNS en grado severo; y si obtenemos un resultado positivo durante la prueba de fatiga auditiva, podría ser un problema en el VIII par craneal.
Es importante su realización porque se trata de una batería de pruebas sencilla, rápida y de gran relevancia, ya que puede darnos un pronóstico sobre los resultados que vamos a obtener durante la audiometría y nos dará pistas sobre el tipo de hipoacusia que nos podremos encontrar.
Resultan de gran utilidad sobre todo en niños, en pacientes con barreras idiomáticas o en pacientes que no puedan colaborar bien durante la audiometría, ya sea porque presentan una hipoacusia en un grado severo u otras alteraciones a nivel cognitivo.
REFERENCIAS
Angulo, A., Brocal, F., Feijoo, S., Harguindey, A., Rosselló, L., Salobral, S. y Yuste, M. (2017) Audiología: Teoría y práctica. Madrid. Egea Ediciones.
García-Valdecasas, J., Aguadero, M.I. y Sainz, M. Exploración Funcional Auditiva. Hospital Universitario San Cecilio. Granada. Libro virtual de formación ORL. SEORL.
Gil-Carcedo, L. M., Gil-Carcedo, E. y Vallejo, L. A. (2011). Otología. Madrid. Panamericana.
Knaste, J. Otología Práctica. Barcelona. CEIG.
Manrique, M.y Marco, J. (2014). Audiología. Ponencia Oficial de la Sociedad Española de Otorrinolaringología y Patología Cérvico-Facial. Relazón, J.M., Poch, J., y Vilas, R., (1992). Validez de los test predictivos de la Fatiga Auditiva en la prevención del Trauma Acústico.
Zenker, F. y Barajas, J. J. (2003). Las funciones auditivas centrales. Revista Electrónica de Audiología. 2 (2), 31-41.
AUTORA

TANIA GARCÍA
AUDIÓLOGA PROTÉSICA
Técnico Superior en Audiología Protésica.
Máster en Audiología Clínica y Terapia de la Audición.
CAAB Centro Auditivo Profesional.




Tengo presion dapa -293 en un oido y en el otro 0 que significa esto?
Hay algún centro en España donde hagan la prueba de disfunción tubárica he ido a varios y en ninguno me lo han realizado solo una timpanometria en reposo.