Faq’s #27
Hipoacusia en frecuencias medias, audiograma en U o en inglés, «audiograma cookie bite» son las formas más comunes de denominar un perfil audiométrico poco común. Estos nombres guardan relación con la forma que se dibuja en el audiograma al marcar los umbrales, similar a una U o a la marca que dejaría un mordisco en una galleta.
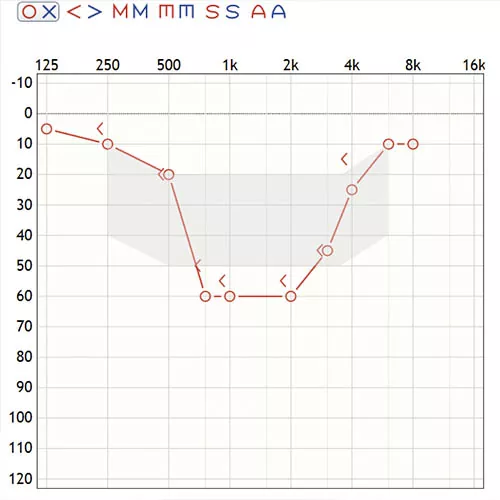
Algunos autores1 hablan de hipoacusia en frecuencias medias (en adelante HFM) cuando el umbral promedio en la audiometría de tonos puros en 1, 2 y 4 kHz es superior a 10 dB en intensidad en comparación con el umbral promedio a 500 Hz y 8 kHz. No obstante, en la literatura es posible encontrar autores que definen la HFM como umbrales más bajos entre 500 HZ y 2000 Hz (Glicksman).
La principal característica de estos audiogramas es la recuperación de valores audiométricos normales en los extremos y el descenso de umbrales en las frecuencias intermedias lo que genera su característico perfil en U.
La audiometría tonal es la prueba de referencia para medir la capacidad auditiva de una persona. No solo permite conocer el grado de dificultad auditiva. La forma de su curva también puede aportar información relevante sobre la etiología de la pérdida como ocurre con el Síndrome de Menière y su característico descenso en frecuencias bajas o la muesca de Carhart en la frecuencia 2000Hz en casos de otosclerosis. La HFM es de carácter neurosensorial y generalmente se asocia factores genéticos, transmitida en patrón autosómico dominante. Puede ser congénita o desarrollarse de forma progresiva.
En este último caso hay estudios que sitúan la aparición de la HFM en la primera década de vida, si bien su detección puede retrasarse a la segunda o tercera por motivos que se explicarán posteriormente.

Es inusual encontrar audiogramas en U asociados a factores como envejecimiento, exposición a ruido o traumatismos. Sin embargo, aunque de manera excepcional, este perfil se encuentra asociado a Schwannoma vestibular o enfermedades autoinmunes1.
Estos audiogramas se caracterizan por la recuperación de valores audiométricos normales en los extremos y el descenso de umbrales en las frecuencias intermedias.
En cualquier caso, la HFM es un hallazgo audiométrico poco frecuente, entre el 0.7 y el 1% de las hipoacusias neurosensoriales (Pavlenkova, 2021), por lo que existen pocos estudios específicos con relación a sus consecuencias y a la rehabilitación audioprotésica de estas hipoacusias. Sin embargo, revisaremos ciertas características importantes a tener en consideración cuando el audiólogo se enfrenta a la adaptación de este perfil audiométrico.
¿Cuáles son las características de la audición en estos pacientes?
Entre 500 y 2000 Hz, la región con mayor pérdida auditiva en la HFM, se encuentran muchos sonidos importantes del habla. Por ello la queja fundamental es la comprensión del habla. Como pueden escuchar los sonidos graves y agudos con normalidad, describen incapacidad para entender a quién les habla justo a su lado al tiempo que están escuchando sonidos suaves lejanos como un instrumento musical que toca el vecino, un portazo o el ruido del tráfico fuera de la casa.

Unos párrafos más arriba se mencionaba la detección tardía de estas hipoacusias cuando no son congénitas. Generalmente la HFM aparece en la primera década de vida, pero suele detectarse con posterioridad en los 20-30 años. Esto es debido a la afectación lenta y progresiva de las frecuencias medias, únicas afectadas.
Al escuchar los sonidos de alta y baja frecuencia a pesar de su hipoacusia, al inicio de la pérdida las personas afectadas por HFM son capaces de averiguar lo que se dice. El descenso lento de estos umbrales facilita la acomodación a esta situación consiguiendo que no sea consciente de su problema hasta que no han descendido significativamente. Aun en ese momento, continúan escuchando con normalidad los sonidos de ambiente. Es posible que sea el entorno el que dé la voz de alarma ante la confusión de mensajes o las peticiones del paciente de repetir lo dicho.
Como en el resto de hipoacusias, en las HFM el paciente experimenta «tensión para escuchar» por el esfuerzo y estrés para entender en situaciones cotidianas como comidas con amigos o reuniones familiares llegando incluso a aislarse en dichas situaciones ante la incapacidad de seguir el hilo de la conversación.

Otra queja habitual en las HFM tiene relación con la percepción de la música: describen dificultad para escucharla e identificarla como la melodía conocida al perder parte de la información.
Entre 500 y 2000 Hz, la región con mayor pérdida auditiva en la HFM, se encuentran muchos sonidos importantes del habla.
Dado el carácter neurosensorial de estas hipoacusias, en la actualidad, la adaptación de audífonos es el tratamiento generalmente recomendado. Sin embargo, Schum (2018)2 hizo notar la escasez de investigación para situaciones complejas de audición fuera de las adaptaciones estándar como las HFM. No obstante, a pesar de esta advertencia, se ha hecho una revisión de lo publicado con los siguientes resultados.
Con relación a las características de los audífonos para la adaptación de este tipo de hipoacusia y el perfil irregular de sus umbrales, los autores sugieren prestar atención al número de canales y a los sistemas de cancelación de ruido. Los audífonos actuales analizan y procesan la información que entra. Las modificaciones necesarias para que los sonidos sean audibles de manera confortable son más precisas cuanto mayor sea el número de canales del audífono.
Otro aspecto al que atender en la selección de audífonos para HFM son los sistemas de cancelación de ruido. Si el ruido ya supone una molestia común entre los usuarios de audífonos para aquellos con HFM es aún más desafiante pues el patrón de ruido molesto puede encontrarse tanto en frecuencias graves como agudas. Cuanto más avanzadas sean las prestaciones del audífono en cancelación de ruido, más precisos podrán ser los ajustes a realizar. Esto incluye también accesorios de conectividad, sistemas de FM y aplicaciones móviles que amplíen el abanico de ajustes.
Las HFM suponen un 1% de las HNS. Al igual que ocurre con otros perfiles audiométricos atípicos, los métodos tradicionales de prescripción de la ganancia y de verificación pueden resultar ineficientes pues están diseñados para la corrección de perfiles más frecuentes. No obstante, es bueno contar con procesos estándar para hipoacusias que facilitan la adaptación haciéndolos eficientes y económicos en tiempo y recursos.
Sin embargo, cuando nos encontramos con perfiles diferentes en los que los procesos estándar no pueden ser aplicados, como audiólogos debemos encontrar la manera de ser eficientes en su tratamiento. Para Schum esto implica «prestar atención a las pistas y características en las que podríamos necesitar dar un paso más y […] trabajar en las condiciones individuales del caso».
A pesar de no existir un método prescriptivo específico para cada tipo de perfil audiométrico atípico, Schum propone algunos ajustes con relación a las HFM analizando algunos aspectos conocidos de la audición supraumbral.
¿Qué sabemos respecto a la percepción del volumen supraumbral?
Los estudios y la práctica nos indican que cuando hay curvas audiométricas con cambios abruptos, las curvas MCL (curva de confort) y UCL (curva de molestia) no reflejan esos cambios tan marcados, siendo más planas.
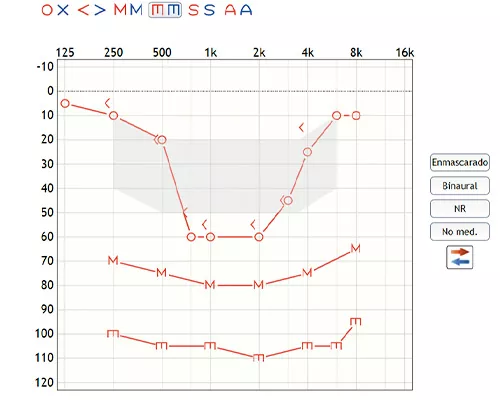
Curva audiométrica, MCL y UCL.
Por otro lado, Schum nos recuerda que cuando se amplifican los sonidos para compensar una hipoacusia, no se busca que el habla quede a nivel de umbral sino dentro del rango dinámico, generalmente alrededor del MCL (para habla a intensidad normal) que como hemos explicado, tiene un perfil más plano. Esto nos permite intuir que la programación de los audífonos no tiene por qué reflejar estrictamente esos cambios abruptos de la curva audiométrica.
En las HFM el paciente experimenta «tensión para escuchar» por el esfuerzo y estrés para entender en situaciones cotidianas como reuniones familiares, llegando incluso a aislarse.
A continuación, podemos observar la ganancia prescrita por los métodos DSL v5a y NAL-NL2 para la hipoacusia de la figura 1.
El método DSL v5a prescribe ganancia teniendo en cuenta los umbrales y en dicha propuesta, encontramos desniveles abruptos similares a los que refleja el perfil audiométrico.

La ganancia prescrita por el método NAL-Nl2 suaviza estos desequilibrios, no es tan reactiva a los cambios abruptos entre umbrales y propone una respuesta más similar a la de la curva MCL, más acorde a las recomendaciones que se plantean a continuación.
En general, con pérdidas como esta, Schum propone que la respuesta del audífono no esté tan atada al audiograma y se suavicen los desequilibrios. Esto implicaría no proporcionar en frecuencias graves (500 Hz) tanta ganancia y dar algo más de lo prescrito en frecuencias agudas de manera que la curva de ganancia resultante se aplane y no refleje esos cambios abruptos.
Con relación a las características físicas de la adaptación, se debe contemplar la necesidad de ventilación de mayor o menor diámetro de acuerdo al umbral en frecuencias graves, si bien hay consenso en que la ventilación utilizada debe permitir el paso de la información de las frecuencias graves de manera natural. Será necesario que el audífono no genere sensación de oclusión, ni sea una adaptación tan abierta que impida dar la potencia requerida en frecuencias medias. Así mismo, será de ayuda realizar medidas REM para monitorizar la respuesta en frecuencias agudas (conservadas en el audiograma del paciente). Puede ocurrir que, debido a la pérdida en mayor o menor medida de la inserción natural que produce la carcasa o el adaptador del audífono, si no se compensa este fenómeno, el paciente pierda información de frecuencias agudas.

En conclusión, en audiología contamos con protocolos estandarizados y conocimiento suficiente para poder afrontar las adaptaciones estándar con confianza. Sin embargo, existen excepciones audiométricas, debidas a la etiología u otros factores, en las que la aplicación de las herramientas estandarizadas no nos permite alcanzar el objetivo.
Uno de los desafíos que supone la adaptación de audífonos es el de ser capaz de descubrir cuándo nos encontramos ante este tipo de casos. Detectarlos nos permitirá dejar de actuar de manera «estándar» y abrirá el contexto necesario de análisis de la situación para realizar un abordaje adaptado a las condiciones excepcionales, ya sean estas debidas a la etiología, a las características del paciente o al perfil audiométrico, como en el caso de las HFM.
La adaptación exitosa de casos excepcionales requiere de un trabajo, así mismo, excepcional, donde la escucha al paciente se torna vital: el audiólogo necesitará aplicar sus conocimientos para interpretar de forma adecuada y aproximarse con sus ajustes al mejor objetivo posible ante la dificultad para utilizar los medios estándar de verificación.
Con relación a las características físicas de la adaptación, se debe contemplar la necesidad de ventilación de mayor o menor diámetro de acuerdo con el umbral en frecuencias graves.

Con relación a las HFM, es recomendable la gestión de expectativas del paciente, no solo explicando los resultados posibles, que dependerán en buena medida de las características propias de su caso, sino con relación al proceso.
Es recomendable que se explique al paciente la particularidad de su caso sin transmitir desánimo o incertidumbre. La revisión de las particularidades de este perfil audiométrico propuesta en este artículo tiene como finalidad aportar conocimiento al audiólogo para afrontar con más confianza la adaptación de dichos perfiles.
Referencias
1.Birkenbeuel J, Abouzari M, Goshtasbi K, et al. Characteristics of Mid-Frequency Sensorineural Hearing Loss Progression. Otol Neurotol. 2019;40(5):e497-e502.
2.Complex versus Standard Fittings: Part 2 Don Schum, PhD
February 20, 2018. Audiologyon line.
Pérdida auditiva en U o «cookie bite hearingloss». Portal de fonoaudiología, Argentina.

CV Autor
Audióloga / Audioprotesista
Diplomada en Logopedia.
Habilitación Tinnitus & Hyperacusis Therapy MC.
Experta en Acúfenos e Hiperacusia, tratamiento TRT, Audiología Infantil y Tercera Edad en RV Alfa Centros Auditivos.
Docente en el Máster de Audiología de la Universidad Europea Miguel de Cervantes.




Muchas gracias por la informacion muy valiosa que comparte