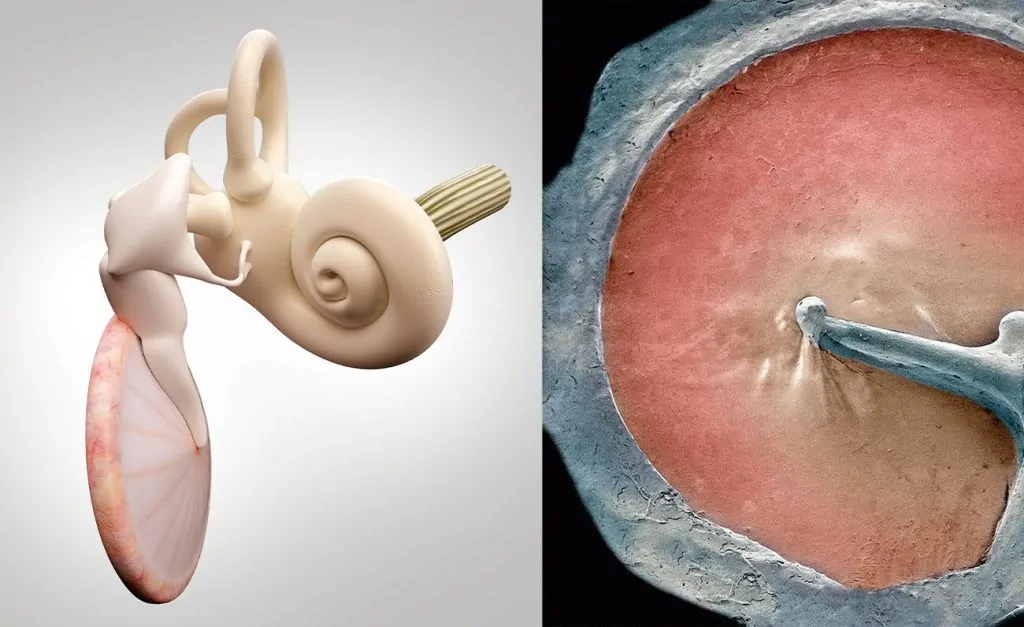
Extraído del libro, Audiología: Teoría y Práctica. Capítulo 2. Anatomía funcional y fisiopatología de los sistemas auditivo, vestibular y fonador
La membrana timpánica o tímpano es una fina lámina semitransparente de tejido epitelial y fibroso, ovalada (9x11 mm), de 80 -100 mm2 de superficie cóncava hacia el exterior y con una depresión central u ombligo timpánico. Está inclinada hacia abajo, afuera y adelante, formando un ángulo con el suelo del CAE de 40º-55º en el adulto y de 30º-35º en el recién nacido (figura 1).
La mayor parte de la superficie timpánica (4/5) o porción tensa se inserta en el surco timpánico del conducto óseo, fijada por el ligamento o anillo fibroso de Gerlach o rodete anular. La porción o «pars» flácida de Shrapnell ocupa 1/5 superior de la membrana timpánica, entre los pliegues maleolares anterior y posterior, los cuales parten del relieve de la apófisis externa del martillo hasta la periferia. Este área triangular y laxa, sin surco óseo en su inserción (segmento de Rivinus en la escama del temporal), tiene escasa capacidad vibratoria y muestra pequeños capilares que se dirigen hacia el mango del martillo. Este hace un relieve longitudinal (de 2-3 mm) en la porción tensa, y se dirige hacia abajo y atrás, terminando en el ombligo timpánico o umbo. Con fines descriptivos y clínicos, en la superficie timpánica se definen cuatro cuadrantes: anterosuperior (I), anteroinferior (II), posteroinferior (III) y posterosuperior (IV). Para ello se traza una línea perpendicular al eje del mango a la altura del ombligo.
En el interior de la cavidad timpánica, la cadena osicular la forman tres pequeños huesecillos articulados entre sí.
Los tejidos epiteliales y conjuntivos que forman la membrana timpánica son derivados de las tres hojas embrionarias. Gracias a su alta capacidad de regeneración y renovación, es posible una total reconstrucción tras pequeñas perforaciones o heridas. La vibración de la porción tensa, ante la presión de las ondas sonoras, es posible por la existencia de una lámina fibrosa de tejido conjuntivo denso con fibras colágenas y elásticas perfectamente organizadas en haces radiales, circulares concéntricos y semilunares. En la porción flácida solo existe una fina capa de tejido conjuntivo laxo, bien vascularizado, correspondiente a la dermis de la capa epitelial epidérmica externa y al corion de la capa epitelial mucosa interna (Angulo y cols., 1997; Gil-Carcedo, 2011; Suárez y cols., 2007; Williams, 1998).
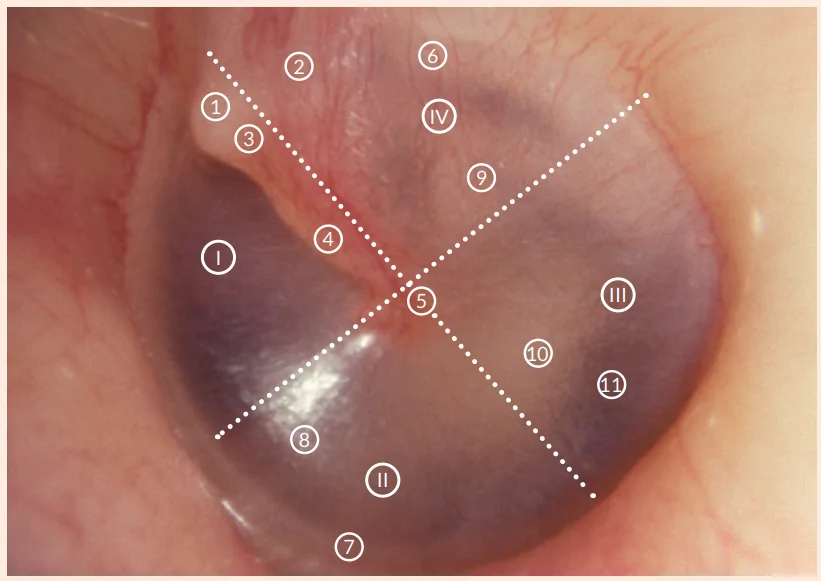
Figura 1
Membrana timpánica normal del oído izquierdo rodeada de la piel del conducto auditivo externo
(imagen de videotoscopia).
| Cuadrantes de la membrana timpánica | |||
| I | Cuadrante anterosuperior | II | Cuadrante anteroinferior |
| III | Cuadrante posteroinferior | IV | Cuadrante posterosuperior |
| Membrana timpánica | |||
| 1 | Repliegue maleolar anterior | 6 | Repliegue maleolar posterior |
| 2 | Porción flácida | 7 | Anillo o rodete timpánico |
| 3 | Apófisis externa del martillo | 8 | Triángulo luminoso de Politzer |
| 4 | Mango del martillo con vasos sanguíneos | 9 | Rama larga del yunque (por transparencia) |
| 5 | Ombligo timpánico | 10 | Promontorio (por transparencia) |
| 11 | Ventana redonda (por transparencia) | ||
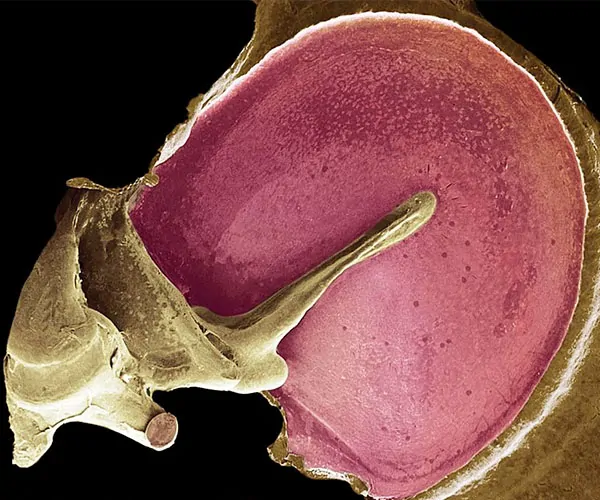
Las arterias que irrigan la membrana timpánica son la auricular profunda (cara externa), rama de la arteria maxilar (ambas caras) y rama estilomastoidea de la arteria auricular posterior (cara interna).
El drenaje venoso de la membrana timpánica se realiza hacia la vena yugular interna (cara externa) y el seno transverso, las venas de la duramadre y el plexo venoso de la trompa de Eustaquio (cara interna). La inervación de la cara externa del tímpano depende del nervio auriculotemporal y de la rama de la división mandibular del trigémino (V par), mientras que la cara interna está inervada por nervio vago (X), algunas ramas del glosofaríngeo (IX) y facial (VII) (Williams, 1998).
Cadena de huesecillos, músculos y ligamentos
En el interior de la cavidad timpánica, la cadena osicular la forman tres pequeños huesecillos articulados entre sí. El martillo («malleus») es el más grande (7 a 9 mm) y más externo, fijado a la cara interna del tímpano por el mango. Su cabeza se une al cuerpo del yunque («incus»), de tamaño algo menor, por la articulación yuncomaleolar. El extremo o apófisis lenticular de la rama larga del yunque forma la articulación yuncoestapediana con la cabeza del estribo («stapes»), el más pequeño (2 a 3 mm) e interno de los tres. Sus ramas anterior y posterior terminan en la platina o base, la cual se aloja en la ventana oval de la pared interna de la cavidad timpánica (Figura 2). Dichas articulaciones son de tipo diartrosis con sinovial, es decir, poseen cartílago articular entre las superficies de contacto y una cápsula articular elástica tapizada por membrana sinovial.
Gracias a su alta capacidad de regeneración y renovación, es posible una total reconstrucción tras pequeñas perforaciones o heridas.
Existen ligamentos de tejido fibroso elástico que fijan los huesecillos a las paredes de la cavidad timpánica por determinados puntos, para favorecer su movilidad. El martillo tiene los ligamentos superior (une cabeza y techo), anterior (une apófisis larga y pared anterior) y externo (une cuello y porción súpero-interna del surco timpánico). En el yunque se encuentra el ligamento superior (une cuerpo y techo) y el posterior (une rama corta y pared posterior). El estribo posee el ligamento articular, alrededor de la articulación yuncoestapediana y el anular, que une la platina al borde óseo recubierto de cartílago de la ventana oval (Netter, 2015; Williams, 1998) (Figura 3).
Otros de los contenidos de la cavidad timpánica son los dos músculos del oído medio (Figura 3). El tensor del tímpano o músculo del martillo tiene su origen en la pared cartilaginosa de la trompa auditiva, hueso esfenoides y superficie interna del conducto óseo, en el cual se aloja a nivel de la cara anterior de la cavidad timpánica, superior al orificio óseo de la trompa auditiva. Su punto de inserción está entre el mango y el cuello del martillo, después de hacer una acodadura casi de 90º al salir del conducto. Su inervación motora depende de una rama del nervio trigémino (V). El músculo del estribo o estapedial se origina en el interior de la pequeña pirámide ósea, que hace relieve en la pared posterior de la cavidad timpánica. Termina insertándose en el cuello del estribo. Su inervación motora depende de una rama del nervio facial (VII) (Netter, 2015; Suárez y cols., 2007; Williams, 1998).
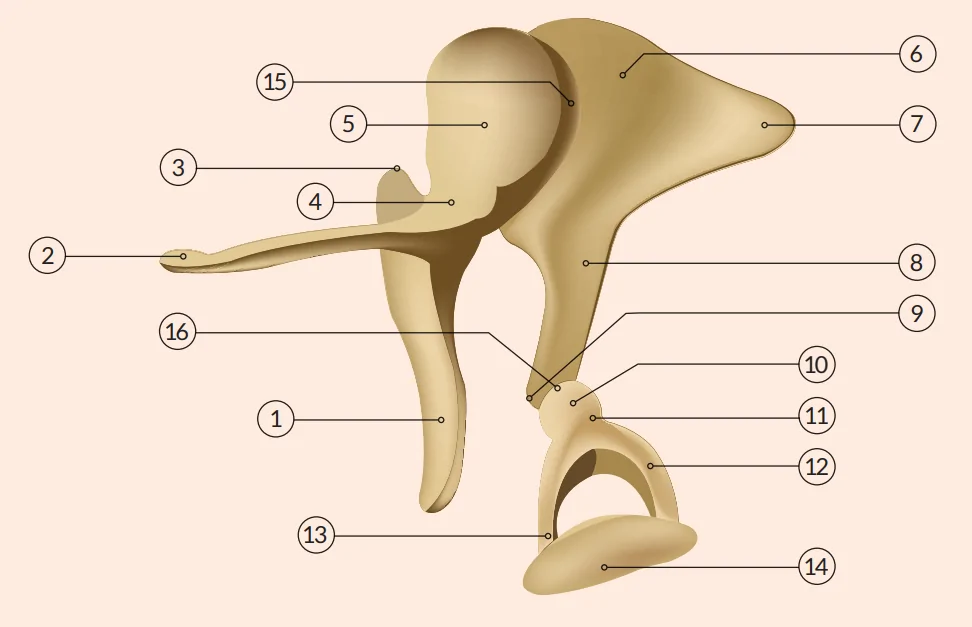
Figura 2
Cadena de huesecillos del oído medio.
| 1 | Martillo: Mango o manubrio | 9 | Apófisis lenticular |
| 2 | Apófisis anterior | 10 | Estribo: Cabeza |
| 3 | Apófisis lateral o externa | 11 | Cuello |
| 4 | Cuello | 12 | Rama posterior |
| 5 | Cabeza | 13 | Rama anterior |
| 6 | Yunque: Cuerpo | 14 | Base o platina |
| 7 | Rama corta | 15 | Articulación yuncomaleolar |
| 8 | Rama larga | 16 | Articulación yuncoestapediana |

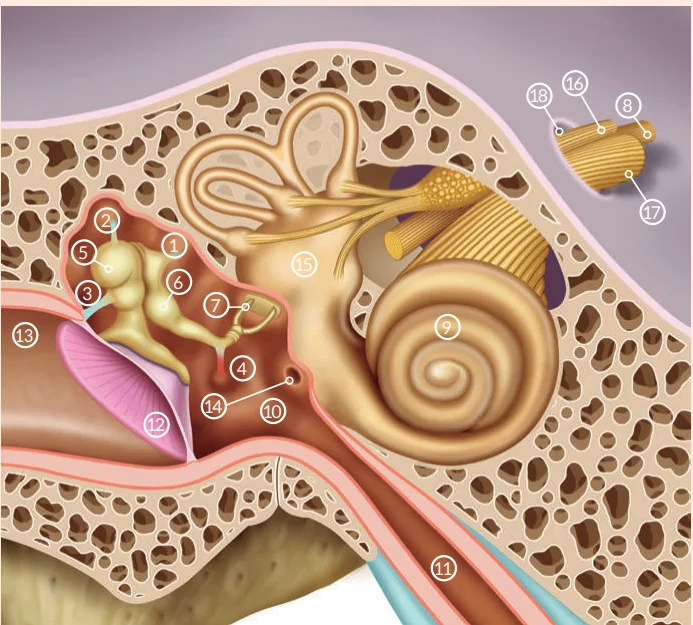
Figura 3
Ligamentos y músculos de la cadena de los huesecillos del oído medio.
| 1 | Ligamento posterior del yunque | 10 | Cavidad timpánica del oído medio |
| 2 | Ligamento superior del martillo | 11 | Trompa auditiva de Eustaquio |
| 3 | Ligamento lateral del martillo | 12 | Membrana timpánica |
| 4 | Músculo estapedial | 13 | Conducto auditivo externo |
| 5 | Martillo | 14 | Ventana redonda |
| 6 | Yunque | 15 | Aparato vestibular |
| 7 | Estribo | 16 | Nervio vestibular |
| 8 | Nervio facial | 17 | Nervio coclear |
| 9 | Cóclea del oído interno | 18 | Conducto auditivo interno |
Mastoides
La porción mastoidea o mastoides del hueso temporal, con cavidades aéreas o celdillas en su interior (sistema neumático del temporal), se localiza posteroinferior al CAE y a la cavidad timpánica, con la que comunica a través del antro mastoideo o celda más amplia en la pared posterior del ático o epitímpano. El amplio orificio de entrada al antro se denomina «aditus ad antrum» y su techo «tegmen antri», y está separado de la cavidad craneal por una fina lámina ósea. Por el tabique limitante entre la pared posterior de la cavidad timpánica y las celdillas mastoideas discurre el conducto óseo (acueducto de Falopio) que aloja al nervio facial, del que sale la rama de la cuerda del tímpano (Figura 3).
Todas las celdas están recubiertas por la misma mucosa que la cavidad timpánica, pero su epitelio plano carece de células secretoras de moco. La eburnación mastoidea, con muy pocas celdas, parece estar relacionada con una mayor predisposición a padecer otitis medias recidivantes y crónicas. Se podría explicar por una insuficiente eficacia biológica de la mucosa, al tener menor extensión que en mastoides ampliamente neumatizadas.
Las arterias que irrigan la membrana timpánica son la auricular profunda (cara externa), rama de la arteria maxilar (ambas caras) y rama estilomastoidea de la arteria auricular posterior (cara interna).
En la vascularización de la cavidad timpánica y mastoides intervienen las arterias meníngea media, estilomastoidea, faríngea ascendente, timpánica anterior (rama de la maxilar interna), subarcuata y carótido-timpánica (Netter, 2015, Suárez y cols. 2007; SEORL, 2011; Williams, 1998).
Trompa Auditiva
La trompa de Eustaquio, auditiva o conducto faringotimpánico, comunica la parte lateral de la nasofaringe o rinofaringe (orificio de 8 mm de diámetro) con la cavidad timpánica haciendo posible la aireación de todos los espacios del oído medio labrados en el temporal. Su eje principal forma un ángulo de 30º con el plano horizontal y 45º con el sagital de la cabeza. Con una longitud total de 36-45 mm, se dispone hacia abajo, adelante y adentro. Tiene una porción ósea corta (1/3) que se abre en la zona superior de la pared anterior de la cavidad timpánica con un orificio de 5 mm de diámetro. Sobre la pared de su porción fibrocartilaginosa larga (2/3) de luz virtual, se insertan los músculos elevadores del velo del paladar (periestafilino externo e interno) que intervienen en su apertura durante la deglución. En la unión entre ambas porciones hay una angulación de 160º de abertura inferior y un estrechamiento o istmo de unos 2 mm de diámetro. La superficie interna de la porción ósea es semejante a la mucosa timpánica y está vascularizada por una rama de la arteria meníngea media. En la porción cartilaginosa hay una mucosa de tipo respiratorio (epitelio pseudoestratificado ciliado con abundantes células mucosas) con gran contenido de tejido linfoide propio del sistema inmunitario, que contribuye a la defensa frente a los gérmenes del exterior (amígdala tubárica de Gerlach), y con pliegues longitudinales que actúan a modo de válvulas facilitando su apertura y cierre. Está irrigada por la arteria faríngea ascendente y palatina ascendente (Figuras 1,2, 4 y 8, Tablas 4 y 5) (Gil-Carcedo, 2011; Suárez y cols., 2007; Williams, 1998).
Función del oído medio
La principal función del oído medio en su conjunto es la transmisión o conducción de las vibraciones de la membrana timpánica (producidas por acción de la presión sonora del aire) a los líquidos laberínticos (perilinfa y endolinfa) del oído interno. Esto supone una transformación de la energía sonora a mecánica, a la vez que se realiza una amplificación de la presión mecánica (entre el tímpano y la base del estribo) para compensar la mayor impedancia o resistencia a la vibración sonora de los líquidos y demás estructuras sólidas (laberinto membranoso) del oído interno. Por ello, se considera al oído medio como un sistema adaptador de impedancias.
La porción mastoidea o mastoides del hueso temporal, con cavidades aéreas o celdillas en su interior (sistema neumático del temporal), se localiza posteroinferior al CAE y a la cavidad timpánica, con la que comunica a través del antro mastoideo o celda más amplia en la pared posterior del ático o epitímpano.
Gracias a un mecanismo de palancas realizado por las articulaciones de los huesecillos, suspendidos estratégicamente de las paredes de la cavidad timpánica por sus ligamentos, se consigue aumentar la intensidad sonora (relación 1:1,3) en casi 3 dB, dependiendo de la frecuencia sonora y con sonidos no muy intensos.
Además, cuando la presión sonora ejerce su fuerza sobre la mayor superficie del tímpano (unos 60 mm2) respecto a la de la platina del estribo (unos 3 mm2), se aumenta la energía transmitida a los líquidos internos unas 20 veces, lo cual viene a ser equivalente a unos 30 dB. Este hecho viene explicado físicamente porque el valor de la energía depende de la relación inversa entre la fuerza y la unidad de superficie (Gil-Carcedo, 2011; Suárez y cols., 2007).
En definitiva, la amplificación total realizada por las estructuras del oído medio, puede llegar a ser hasta un máximo de 60 dB. La falta o lesión importante de membrana timpánica origina una pérdida de audición de hasta 30 dB y si se añade una ausencia de la función amplificadora de la cadena osicular (disrupción, bloqueo), se pierden otros 30 dB. Por tanto, la pérdida de audición por problemas de conducción puede ser como máximo de 60 dB. Si es superior, se debe a problemas que afectan al receptor coclear o a la vía auditiva.
Otra de las funciones importantes del oído medio es la de protección del órgano sensorial frente a sonidos intensos (superiores a 70 dB, siendo más efectivo ante sonidos graves que agudos), por medio de la activación del reflejo estapedial con contracción del músculo estapedio. El músculo del martillo igualmente se contrae y tensa el tímpano, dificultando su vibración y la transmisión de sonidos intensos. Si se produce la parálisis de estos músculos (por lesión del nervio facial, trigémino u otras causas), este sistema defensivo queda anulado, y el paciente refiere hiperacusia (molesta sensación de que los sonidos se perciben más intensos de lo habitual), apareciendo un riesgo de trauma acústico por lesión irreversible de las células sensoriales.
Cuando los sonidos no son intensos, los músculos están relajados y la base del estribo se mueve por igual en toda su superficie, como un pistón hidráulico que entra y sale en la ventana oval y desplaza la perilinfa de la rampa vestibular del caracol.
Si los sonidos son moderadamente intensos (60-70 dB), la contracción del músculo estapedial es débil y solo limita la movilidad de un lado de la platina del estribo, el cual se desplaza como una bisagra. Cuando los sonidos son superiores a 70 dB lo fijan aún más, moviéndose como un pistón con componente giratorio en el mismo plano de la ventana oval, por lo que disminuye la transmisión de la presión sonora a la perilinfa (Suárez y cols., 2007).
La función de la trompa auditiva de Eustaquio es la de mantener un equilibrio entre la presión atmosférica del aire contenido en el oído medio y la de la rinofaringe, comunicada con el exterior por las fosas nasales y la boca. Esto contribuye al correcto funcionamiento de todo el sistema de transmisión sonora.
Al realizar movimientos para la deglución y el bostezo (contracción de los músculos tensor y elevador del velo del paladar cada minuto en vigilia y cada cinco minutos en sueño), ya sean voluntarios o reflejos, se abre la porción cartilaginosa de la trompa que normalmente tiende a cerrarse por la propia fuerza elástica de su cartílago. Ello permite el paso de pequeñas cantidades de aire a la cavidad timpánica, haciendo que el tímpano consiga el punto de equilibrio (presión 0 mmHg) que hace posible su máxima vibración. Cuando hay presión positiva en el CAE por aumento de la presión atmosférica, el tímpano está deprimido hacia la cavidad timpánica y con poca o nula movilidad. Inversamente, con presiones negativas en el CAE, el tímpano está abombado hacia afuera y con mayor tensión. Esto provoca la sensación de taponamiento de oídos con ligera pérdida de audición que es reversible al hacer maniobras que reequilibren las presiones (por ej. con la maniobra de Valsalva). Mientras está cerrada la trompa, el O2 del aire endocavitario se reabsorbe por los vasos sanguíneos de la mucosa timpánica provocando una ligera hipopresión que automáticamente es compensada por la apertura de la trompa tras la frecuente deglución de saliva.

En casos de insuficiencia de la ventilación tubárica se desencadenan cambios fisiopatológicos que provocan otitis serosas y seromucosas, las cuales pueden evolucionar a casos más complicados por infecciones secundarias con otitis media aguda (Gil-Carcedo, 2011; SEORL, 2011; Suárez y cols. 2007).
La principal función del oído medio en su conjunto es la transmisión o conducción de las vibraciones de la membrana timpánica (producidas por acción de la presión sonora del aire) a los líquidos laberínticos (perilinfa y endolinfa) del oído interno.

Profesora universitaria
CV Autor
Doctora en Medicina y Cirugía.
Especialista en Audiología y Audioprótesis.
Profesora Titular de Anatomía y Embriología Humana en la Universidad de Alicante.