La práctica de la audiología se basa entre otros aspectos en el conocimiento del audiólogo de la tecnología de los audífonos. Bryan Taylor y Gustav Mueller han revisado un conjunto de creencias, extendidas pero erróneas, sobre la tecnología de los audífonos y las técnicas de adaptación.
La experiencia diaria, las conclusiones extraídas tras la lectura de información y nuestra interpretación de lo transmitido en las formaciones de producto de los laboratorios, nos hacen desarrollar, en ocasiones, creencias basadas en conceptos erróneos. El siguiente artículo pretende resumir con fines divulgativos algunas de las conclusiones de dicha revisión.
El primer concepto analizado alude a las medidas REM: ¿cuándo consideramos, tras hacer una medida REM, que un audífono está ajustado al objetivo?
Los audiólogos sabemos que al adaptar un audífono tenemos que ajustar la ganancia a los objetivos prescritos, midiendo dicha ganancia con pruebas en oído real (medidas REM). El primer dilema que presentan Mueller y Taylor y en el que se aprecian errores de concepto por parte de los audiólogos es: la medida REM, ¿tiene que ser una «coincidencia perfecta» con la curva objetivo?
Sea cual sea el método prescriptivo de verificación de la adaptación, normalmente, es necesario hacer ajustes para conseguir que la curva de ganancia del audífono coincida con la prescrita por el fabricante.
El análisis realizado por los autores se centra en los dos métodos prescriptivos «validados» en la actualidad: NAL-NL2 y DSLv5.0.
Introducen el concepto «método prescriptivo validado» para diferenciarlo de los algoritmos de adaptación desarrollados por los laboratorios, que, a diferencia de los primeros, no cuentan de momento con tanta investigación sobre sus resultados (ver Mueller 2020 para más información).
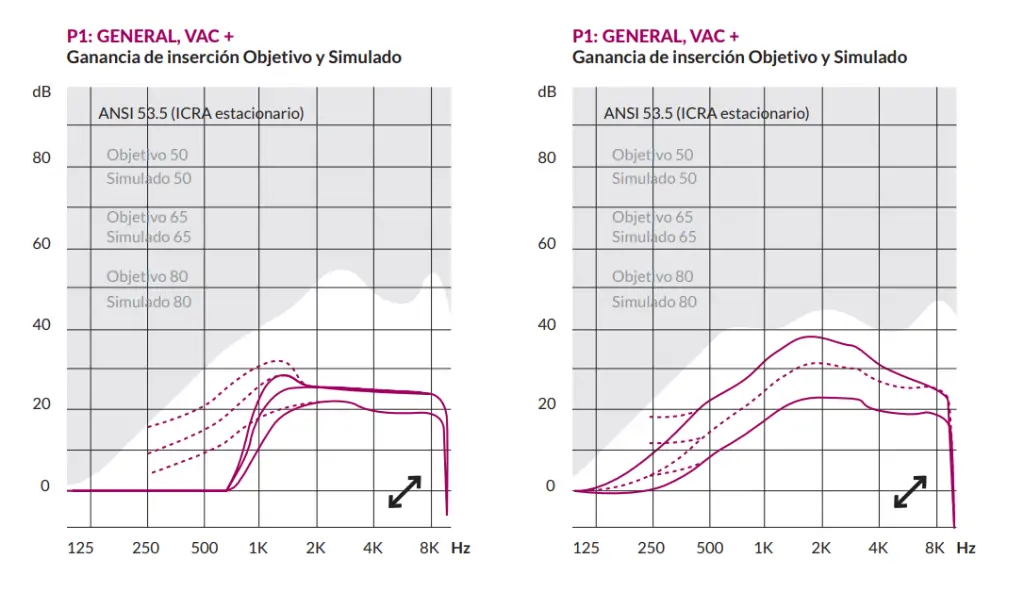
Sea cual sea el método prescriptivo utilizado para la verificación de la adaptación, generalmente, es necesario hacer ajustes para conseguir que la curva de ganancia del audífono medida con sonda (REM) coincida con la curva objetivo prescrita por el programa del fabricante. La curva que nos muestran los equipos de medidas REM es el punto central del objetivo. Pero la falta de coincidencia perfecta de nuestra curva con la curva objetivo, no significa siempre estar fuera de objetivo.

Los estudios realizados para el desarrollo de NAL-NL2 compararon la ganancia prescrita por NAL-NL1 con las correcciones que los pacientes hacían con el control de volumen tras adaptar los audífonos con REM al objetivo.
Estos estudios concluyeron que, para todos los niveles de pérdida, la ganancia de uso preferida por los usuarios era más baja, con variaciones promedio entre -12 dB a 16 dB. Finalmente, NAL-NL2 tomó este hecho en cuenta y redujo la prescripción de ganancia 3 dB. Con esta reducción, el 60% de las adaptaciones quedaban en un rango de +/- 3 dB con respecto al nivel preferido por el usuario.
Sabiendo que las preferencias de nivel de sonoridad entre los pacientes se mueven en una horquilla de -12 a +16 dB, Mueller y Taylor consideran que un rango de +/-5 dB de variación respecto al punto objetivo que se muestra en la pantalla (rango total de 10 dB) es un rango razonable y aceptado en la verificación clínica. Es importante para el audiólogo entender que cuenta con ese rango para atender a las sensaciones de confort del paciente.
Asumiendo el rango aceptado de +/- 5 dB, los autores recalcan que lo que es realmente importante es que esa diferencia sea homogénea en toda la curva. Pongamos, por ejemplo, el caso de una adaptación en la que inicialmente dejamos la curva objetivo a -5 dB, atendiendo a las preferencias del paciente.
Generalmente, los audiólogos consideran que cuanto mayor es el índice de audibilidad -más cercano a 1-, mejor es la adaptación.
Puede ocurrir que una vez habituado, con el paso del tiempo y ante mayor nivel de experiencia, el paciente solicite un aumento de ganancia. Si en nuestra curva de ganancia inicial, la diferencia respecto al objetivo no es homogénea en todas las frecuencias, un aumento posterior puede alejar mucho determinadas frecuencias del objetivo.
Existe un último error de concepto respecto a la valoración de los resultados de las medidas REM: el índice de inteligibilidad del habla. ¿Qué errores cometemos al analizar este valor? Generalmente, los audiólogos consideran que cuanto mayor es el índice de audibilidad (más cercano a 1), mejor es la adaptación.
Sin embargo, observemos el siguiente cuadro en el que se registra el índice de audibilidad que se obtendría ante diferentes perfiles de pérdida para una coincidencia perfecta con los objetivos de los métodos DSLv5.0 o NL2.
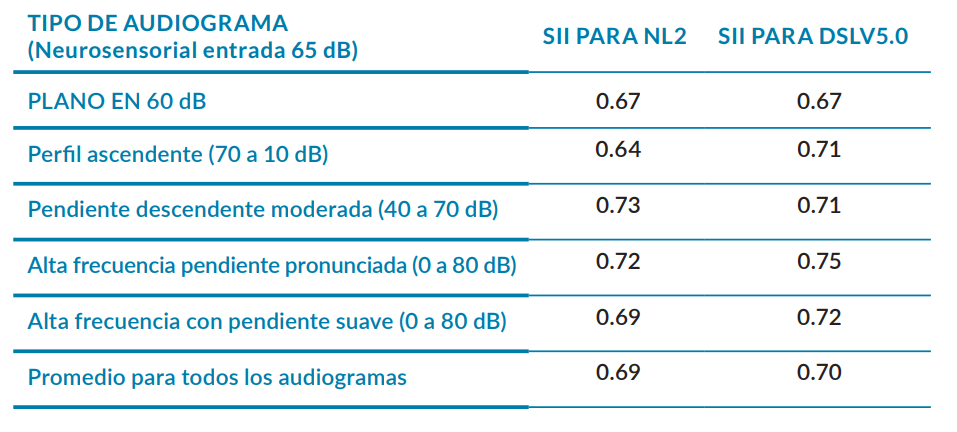
SII que se obtendría para una coincidencia con la propuesta del método prescriptivo perfecta (Johnson y Dillon 2011).
Los audiólogos consideramos que cuanto más grande sea el valor SII mejor será nuestra adaptación. Para conseguirlo tendemos a subir ganancia, especialmente en frecuencias agudas, área en la que suele haber más discrepancia entre la ganancia que podemos proporcionar y la curva objetivo. Sin embargo, existe evidencia de que esto puede tener efectos negativos (Mueller et al. 2017):
— Provoca una percepción incómoda del volumen general del audífono por lo que los pacientes tienden a reducir la ganancia de forma global.
— El aumento de ganancia en esas áreas puede generar una percepción de la propia voz inaceptable por lo que, de nuevo, es probable que el paciente reduzca la ganancia de forma global por debajo de lo deseado.
— Además, una mayor audibilidad no siempre significa mejor discriminación. Un aumento de la ganancia en esas áreas puede generar un efecto enmascarador de otras frecuencias.
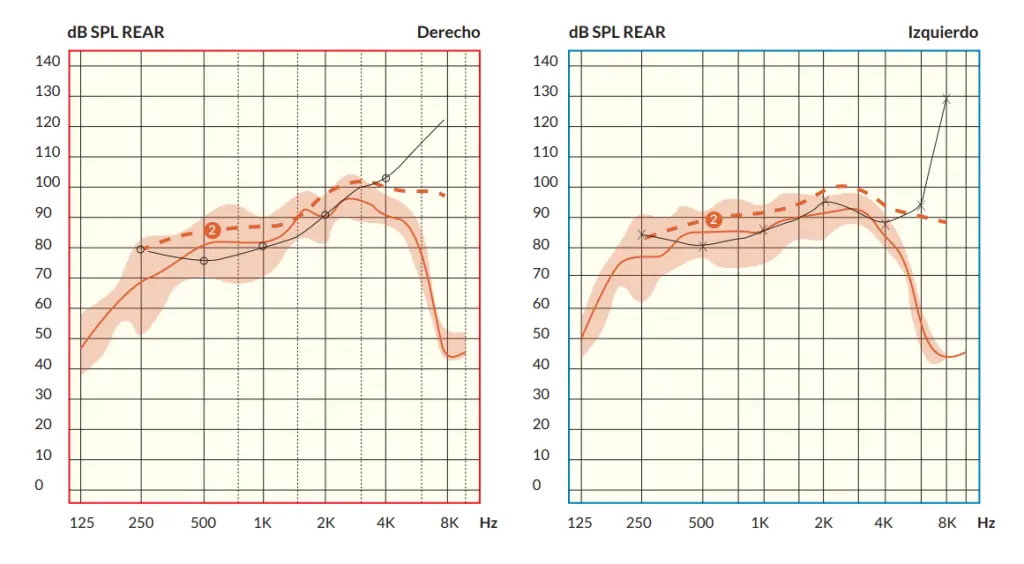
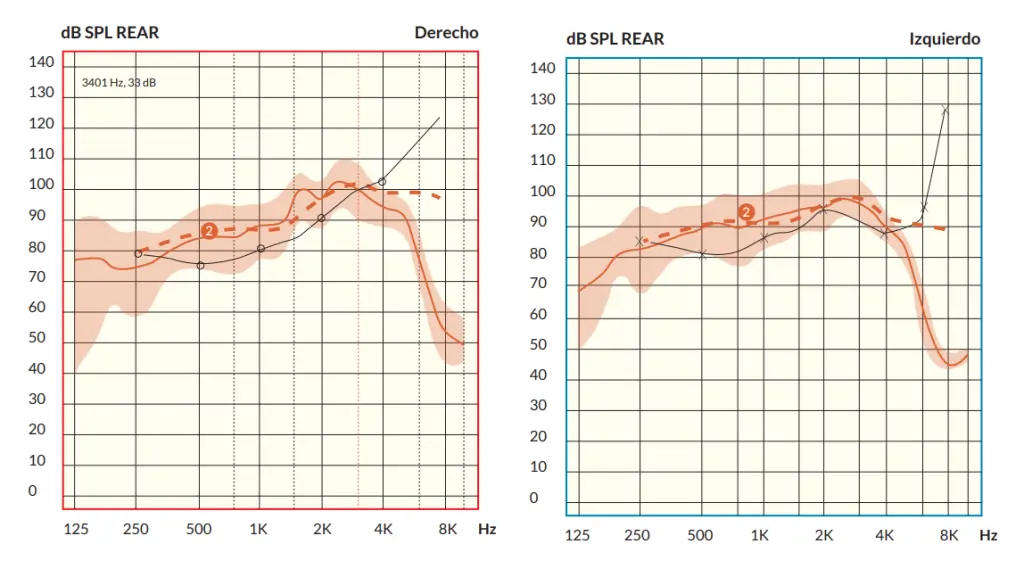
Gráficas REM en objetivo REM desviada.
Una mayor audibilidad no siempre significa mejor discriminación: un aumento de la ganancia en esas áreas puede generar un efecto enmascarador de otras frecuencias.
Revisando la evidencia de la tabla podemos considerar como óptimo y en objetivo, un SII, en torno a 0.7. Igualmente, con relación a la búsqueda de la coincidencia exacta, tenemos que aprender que el «objetivo» no es un punto exacto, sino un rango que como hemos apuntado es de +/- 5 dB, y que hay que prestar más atención a que la desviación sea homogénea en todas las frecuencias para que posteriores aumentos de ganancia globales no generen picos de desviación no aceptables en algunas de ellas.
El segundo concepto erróneo analizado tiene relación con el efecto de ventilación al usar adaptadores estándar (olivas).
Habitualmente, ante una nueva adaptación nuestra decisión para la selección del tipo de adaptador a utilizar está determinada por los umbrales audiométricos en frecuencias graves: a mayor pérdida, mayor necesidad de oclusión y viceversa; a mejor umbral, mayor necesidad de ventilación. Es de sobra conocido el gráfico de Dillon desarrollado para NAL que muestra los efectos de la ventilación usando la frecuencia de 500Hz como referencia.
En la actualidad, los softwares de ajuste de los fabricantes requieren el dato de ventilación, pues corrigen la ganancia de acuerdo a dicho dato.
Si la información proporcionada al software difiere de lo que ocurre realmente en el oído del paciente, estaremos incurriendo en errores que comprometen el resultado de la adaptación.
Todos los tipos de adaptadores/moldes tienen cierta fuga debida al contacto del adaptador/molde con las paredes del CAE («SlitLeak»). Esta fuga dependerá de la longitud de la zona de contacto. En los adaptadores personalizados hay más zona de contacto (8-10 mm). En los adaptadores estándar la zona de contacto es menor, lo que hace que se sienta más ligero y cómodo. Sin embargo, a menor zona de contacto, mayor fuga («SlitLeak»).
Balling et al. midieron la fuga (SlitLeak) para diferentes tipos de adaptadores estándar. Estas medidas también se realizaron para adaptadores personalizados. En los adaptadores a medida cerrados, bien ajustados, la fuga hallada no fue mayor a 2-3 dB en frecuencias graves.
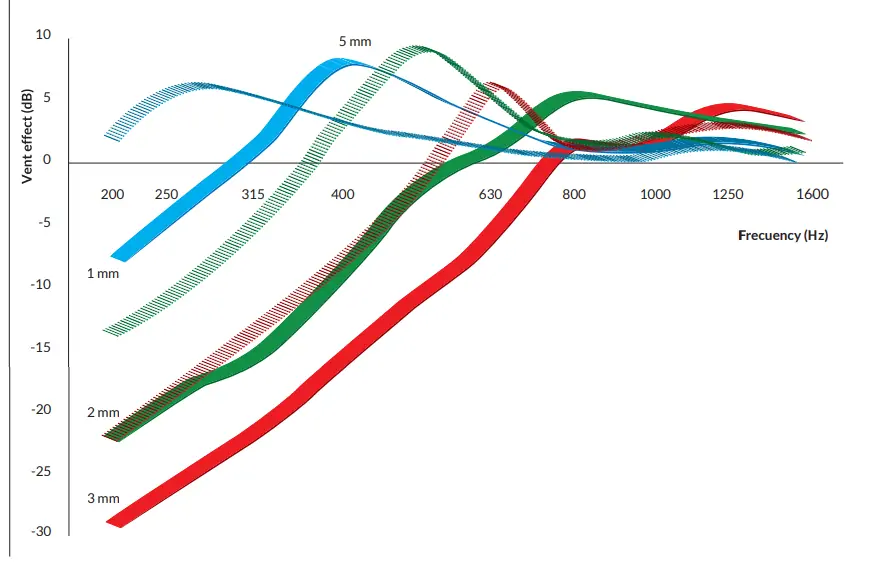
Dillon, efectos de la ventilación.
En los adaptadores potentes de doble copa sería de esperar una fuga similar. Sin embargo, se demostró que la fuga promedio de estos adaptadores es de 8 dB en la frecuencia de 500 Hz y 16 dB en la frecuencia de 250 Hz. En conclusión, para esas frecuencias, con el adaptador estándar supuestamente más cerrado, la fuga era similar a la registrada con una ventilación de 3.5 mm
Programación automática para misma audiometría seleccionando adaptador cerrado y abierto.
Pero, que haya una ventilación indeseada no solo genera efectos sobre la ganancia. La estanqueidad de los adaptadores impacta de manera significativa en el efecto de los reductores de ruido y la direccionalidad. La eficacia de los reductores de ruido en los audífonos estriba en disminuir la ganancia en frecuencias graves. En adaptaciones abiertas (ya sea con intención o por el efecto SlitLeak observado aún en adaptadores estándar de doble copa), los reductores de ruido no son tan eficaces pues al no haber amplificación no pueden restar ganancia en esas áreas frecuenciales (graves). Igualmente, ante efectos de ventilación tan grandes, el ruido ambiente es capaz de llegar al tímpano directamente y los efectos de la direccionalidad y los reductores de ruido no se podrán aplicar sobre esa señal directa. Se ha demostrado que el efecto de la mejora en la relación señal ruido de los gestores de los audífonos actuales puede disminuir hasta un 50% en la condición abierto vs cerrado.
El «objetivo» no es un punto exacto, sino un rango +/- 5 dB, y hay que prestar más atención a que la desviación sea homogénea en todas las frecuencias.
En conclusión, tras lo expuesto, hay que asumir que en general con los adaptadores estándar las adaptaciones son mucho más abiertas de lo que suponemos. Las medidas REOR vuelven a tomar protagonismo para poder identificar este fenómeno y aplicar los ajustes necesarios. En segundo lugar, tenemos que ser conscientes de que en una adaptación más cerrada se obtendrá mayor beneficio de los avances de la tecnología.
El tercer concepto analizado como posiblemente erróneo tiene relación con los ajustes sobre la MPO del audífono.
En la actualidad es aceptada la idea de que el software de los audífonos maneja la MPO y es preferible no hacer ajustes manuales pues esa gestión automática será más acertada que los ajustes manuales que haga el audioprotesista. Mueller y Taylor proponen una revisión de esta creencia, por ser causa de errores en adaptaciones. Para entender la preocupación por este parámetro, mostraron qué ocurre ante un incorrecto ajuste de la MPO. Si el error hace que la señal de la MPO sea demasiado alta, los pacientes rechazarán los audífonos, los utilizarán de forma inadecuada para no someterse a situaciones de molestia o reducirán la ganancia globalmente rebajando así la ayuda en intensidades suaves (donde resulta más necesaria).
Si por el contrario, el ajuste de MPO queda bajo, se puede generar distorsión en la señal de habla si esta queda en el nivel de salida máxima del audífono. También, el habla puede resultar monótona si el MPO rebaja picos constantemente. Otro efecto negativo generado por un MPO bajo tendrá relación con el rango de «percepción de volumen diferente». Las diferencias entre volúmenes distintos serán reducidas pues habrá poca variación en dB entre sonido normal y alto. Por último, ante un MPO bajo, los sistemas de reducción de ruido pueden no ser tan eficaces, pues podría ocurrir que al actuar, la reducción de la señal de habla sea mayor que la disminución de ruido.
Cuando dejamos que el software controle el MPO de un audífono nos olvidamos de que los niveles de UCL son muy variables para la misma pérdida en diferentes personas. Simultáneamente, se ha demostrado que entre los diferentes fabricantes los valores predeterminados de MPO prescritos para los mismos datos audiométricos y el mismo método prescriptivo variaban entre los 18-21 dB
(Bentler y Cooley).
Ante una nueva adaptación nuestra decisión para la selección del tipo de adaptador está determinada por los umbrales audiométricos en frecuencias graves: a mayor pérdida, mayor necesidad de oclusión y viceversa; a mejor umbral, mayor necesidad de ventilación.
Ante esta situación Mueller y Taylor proponen realizar medidas REM, ajustar los valores de MPO ligeramente por debajo de los valores medidos de UCL y validar este ajuste con el paciente, usando escalas de sonoridad, como por ejemplo test de COX.
Por último, hablaremos sobre un error de concepto relacionado, en este caso con, la precisión de los sistemas de clasificación de ambiente de los audífonos.
La capacidad de los audífonos para adaptarse a los entornos es uno de los grandes avances de la tecnología en estos dispositivos. Desde la modificación de la respuesta en frecuencias (generalmente bajas) de los años 40, se ha pasado por la aparición de los micrófonos direccionales en los 70 o la implementación de diferentes programas de escucha que el paciente tenía que activar de forma manual con la aparición de los audífonos programables (comprobándose que finalmente estas opciones eran poco utilizadas). En los 2000, con el desarrollo de los circuitos digitales, aparecieron los sistemas de clasificación de señales. Mueller y Taylor consideran que la fe por parte de los audiólogos en este sistema puede necesitar algún matiz.
Ricketts (2019) realizó una revisión del funcionamiento de los sistemas de clasificación de entornos sonoros. Los criterios que definían a un sistema de este tipo como eficaz fueron:
— Que la señal de entrada esté correctamente identificada.
— Que los algoritmos de procesamiento se activen mediante el uso de un conjunto de reglas de decisión.
— Que estos algoritmos de procesamiento tienen que conseguir que intervenir el resultado, sea mejor que no activarse.
— Que el algoritmo que se activa no puede producir artefactos ni interactuar negativamente con otros algoritmos.
Todo esto, en suma, hace muy difícil que los algoritmos trabajen bien o, al menos, que lo hagan todo el tiempo en todas las situaciones, como se evidenció en su estudio. Cui y Groth (2017) y Yellamsetty (2021) analizaron la capacidad de identificación de ambientes de audífonos de gama premium de fabricantes diferentes usando el método prescriptivo propio de cada uno. Los resultados en ambos estudios arrojaron valores de precisión en la identificación muy variables entre los modelos, así como valores de precisión diferentes dependiendo de la escena sonora que se medía con un mismo audífono. En la escena «habla en silencio» todos los dispositivos lograron niveles de identificación altos.

Sin embargo, en la identificación «habla en ruido» la precisión varió desde el 90% de algunos productos hasta el 40% de éxito en la identificación de este entorno del producto con peor resultado. La identificación de la música generó una amplia variabilidad del 95% al 5%, dependiendo del producto y del estilo de música con el que se evaluó.
Taylor y Mueller defienden el valor de la herramienta automática de selección de ambiente recomendándolo sobre la selección manual del paciente. Sin embargo, a la vista de los resultados, en los que se encontraron evidencias de errores de identificación relevantes dependiendo de la marca o de la escena sonora a identificar, los audioprotesistas necesitan estar alerta de las quejas reiteradas que puedan hacernos sospechar de problemas de identificación, y ofrecer alternativas manuales de selección y corrección de ambiente a través de las aplicaciones o botones, o plantear el cambio de producto si el elegido no se adapta a los requerimientos de la forma esperada.
En conclusión, el análisis de estos errores de concepto, ampliamente generalizados, nos ayuda a contar con un paradigma diferente a la hora de utilizar las herramientas de adaptación a nuestra disposición de una forma más efectiva.
Ante un MPO bajo, los sistemas de reducción de ruido pueden no ser tan eficaces, pues podría ocurrir que al actuar, la reducción de la señal de habla sea mayor que la disminución de ruido.
CV Autor

Diplomada en Logopedia.
Habilitación Tinnitus & Hyperacusis Therapy MC.
Experta en Acúfenos e Hiperacusia, tratamiento TRT, Audiología Infantil y Tercera Edad en RV Alfa Centros Auditivos.
Docente en el Máster de Audiología de la Universidad Europea Miguel de Cervantes.




