Ototoxicidad. Sustancias ototóxicas: un riesgo para nuestra salud auditiva
Autor: Laura Palomino
Audióloga y Audioprotesista
Experto en Audiología por la Universidad de Salamanca
La ototoxicidad es el efecto nocivo temporal o irreversible que determinadas sustancias ejercen sobre el oído interno y que se manifiesta con alteraciones de la audición y/o del equilibrio. A dichas sustancias se las denomina ototóxicos y deben ser conocidas por el otorrinolaringólogo o por cualquier especialista que prescriba tratamientos médicos o que pueda detectar casos de ototoxicidad.
Introducción
Hace muchos años que la ciencia estudia los efectos de las sustancias ototóxicas. Prueba de ello, son algunos ejemplos históricos en los que el uso de ellas dio lugar a frecuentes e importantes sorderas, como el uso de la quinina para tratar la malaria o el de la estreptomicina para tratar a pacientes con tuberculosis al finalizar la Segunda Guerra Mundial.
La exposición a estas sustancias ototóxicas puede tener un origen farmacológico (como las reacciones adversas de la quinina y de la estreptomicina), un origen laboral (como en aquellas personas que trabajan con algunos tipos de disolventes) o un origen social y de ocio (como es el abuso del alcohol o del tabaco).

A medida que la ciencia avanza se desarrollan nuevas sustancias de uso farmacológico e industrial, por lo que se hace totalmente necesario actualizar los listados de los elementos tóxicos para el oído, a fin de conseguir prevenir posibles daños auditivos.
Sin embargo, a pesar de saber qué sustancias son y qué consecuencias tienen en el oído, hay ocasiones en las que no podemos evitar su uso. Por ejemplo, cuando no hay un sustituto no ototóxico o cuando en la relación riesgo/beneficio es mayor el beneficio que se obtiene con esta sustancia que el riesgo de daño al oído interno. Un buen ejemplo de esto es el uso de varios fármacos ototóxicos utilizados para tratar enfermedades oncológicas. En estos casos, el médico debería alertar de las posibles consecuencias al paciente y, juntos, evaluar los riesgos y adoptar la decisión más adecuada.
Por esto, todos aquellos especialistas que prescriben tratamientos médicos deben estudiar y recordar las características de los productos ototóxicos, farmacológicos o no, para, en la medida de lo posible, evitar o minimizar las consecuencias que estos pueden producir sobre el oído interno.
Agentes ototóxicos
Como mencionábamos al principio, los problemas por ototoxicidad pueden ser causados por fármacos ototóxicos, por exposición a sustancias tóxicas que afecten al oído interno o derivados de ciertos hábitos tóxicos, como el consumo de algunas drogas que tienen diversos efectos perjudiciales en la audición y el equilibrio. Este tipo de ototoxicidad que no es producida por fármacos es menos común, por lo que es un motivo poco frecuente de sordera.
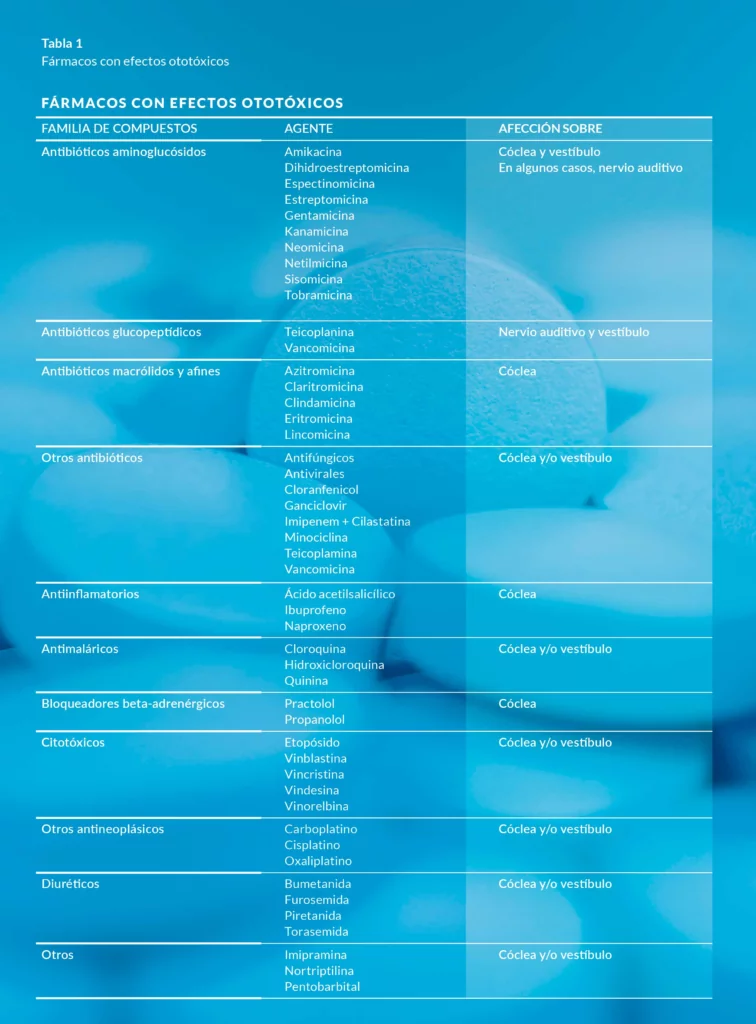

Fuente: tablas 1 y 2 elaboración propia.
Las tablas 1 y 2 recopilan algunos de los fármacos y sustancias ototóxicas más comúnmente usados. Existen muchas sustancias más que no están en las tablas por tener un uso menos frecuente, y seguramente existan otras muchas sustancias perjudiciales para el oído que aún no han sido detectadas o estén todavía en proceso de estudio.
En estas tablas se señala, para cada grupo de sustancias, cuál es la zona más dañada del oído. Es interesante también recordar que no todos los fármacos ototóxicos causarán lesiones del mismo tipo. Como se indicaba al principio de este artículo, algunos de ellos dejarán lesiones permanentes, como algunos antibióticos aminoglucósidos o los usados para la quimioterapia contra el cáncer. Sin embargo, otros fármacos ocasionarán solo lesiones temporales, como la aspirina (utilizada como analgésico y para tratar condiciones cardíacas), o la quinina, que además suele acompañar la pérdida auditiva con acúfenos intensos.
El hecho de que algunas sustancias sean más tóxicas que otras no solo depende de la sustancia en sí, sino que tiene relación con otra serie de factores que veremos en las tablas de las páginas 69 y 70.
Factores de riesgo
La ototoxicidad de un fármaco en el organismo depende de muchos factores, que pueden ser relacionados con su tratamiento o ajenos al mismo.
Factores relacionados con su tratamiento:
— Duración del tratamiento: a mayor duración del mismo, mayor riesgo de ototoxicidad.
— Dosis administrada: importante sobre todo en la administración sistémica. Existe relación directa entre la dosis y la gravedad de la lesión coclear.
— Vía de administración del medicamento: mayor toxicidad al usar vía intravenosa.
Factores ajenos al tratamiento:
— Edad del paciente: normalmente los ototóxicos son más nocivos en niños y ancianos.
— Hipoacusia o alteración vestibular previa.
— Predisposición genética.
— Coexistencia de daño renal: el daño en este órgano retrasa la eliminación de las sustancias tóxicas y favorece el acúmulo en sangre.
— Concomitancia con otros fármacos ototóxicos: se produce un fenómeno de sumación de efectos.
— Exposición a ruido traumatizante: potencia el efecto de la sustancia que es tóxica.
Signos y síntomas
Como vemos, las sustancias ototóxicas pueden producir síntomas fundamentalmente cocleares y/o vestibulares. Estos síntomas serán también bilaterales, pues la llegada del ototóxico al organismo es mediante la circulación sanguínea, y podrán presentarse todos juntos o solo algunos de ellos.
Además, los síntomas podrán aparecer bruscamente o ir progresando poco a poco, apareciendo sus efectos incluso tras algunos días de la administración del tóxico. La brusquedad de la instauración, la rapidez de su progresión y el cese o no de la evolución de la hipoacusia al retirar la sustancia ototóxica son características que varían según la sustancia que lo causa y la capacidad de eliminación renal y hepática del paciente.
Ante una hipoacusia neurosensorial de aparición rápida, deberemos investigar la posible implicación de alguna sustancia ototóxica. Esta cuestión es fácil de resolver si en el protocolo de revisiones hemos incluido una buena anamnesis cada vez que veamos a un paciente. Por supuesto, no hay por qué volver a preguntar todo de nuevo, pero conviene hacer algunas preguntas sobre su situación actual en general y auditiva en particular. Esto nos ayudará a predecir la evolución de los signos y síntomas.
Por otra parte, hay que tener en cuenta que algunas sustancias ototóxicas también pueden resultar tóxicas para otras estructuras del organismo, por lo que podrían existir otros síntomas más allá de los auditivos. Esto ocurre, por ejemplo, con el mercurio o el plomo que, además de ototóxicos, producen lesiones en el sistema nervioso, cuestión que deberemos considerar también en nuestra anamnesis.
En cuanto a los resultados de las pruebas y exploraciones en el gabinete encontraremos:
— Hipoacusia neurosensorial con mayor afectación de las frecuencias agudas (a partir de 4000 Hz) y, a medida que el daño vaya siendo mayor, veremos también alteración de las frecuencias medias y, posteriormente, descenso de los umbrales incluso en frecuencias graves. Si la afección es muy grave se puede llegar incluso a cofosis.
— En acumetría, al tratarse de afecciones normalmente bilaterales, no habrá predilección de lateralización, encontrando un resultado indiferente para el Test de Weber. El Test de Rinne debe dar positivo en ambos oídos.
— En logoaudiometría encontraremos una curva típica de pérdidas neurosensoriales; es decir, la curva se desplaza hacia la derecha en la gráfica y el paciente no llega a tener un 100% de discriminación máxima, pero no es necesario que exista roll over (pues la hipoacusia es fundamentalmente coclear). Las pruebas supraliminares como el Test de SISI o el Test de Fowler confirmarán que hay reclutamiento ya que existe un problema de las células ciliadas internas.
— Para aquellos casos muy iniciales donde la audiometría aún no está apenas afectada podemos usar audiometrías de alta frecuencia u otoemisiones acústicas y productos de distorsión para detectar el daño producido por el ototóxico de manera precoz.
Pronóstico audiológico:

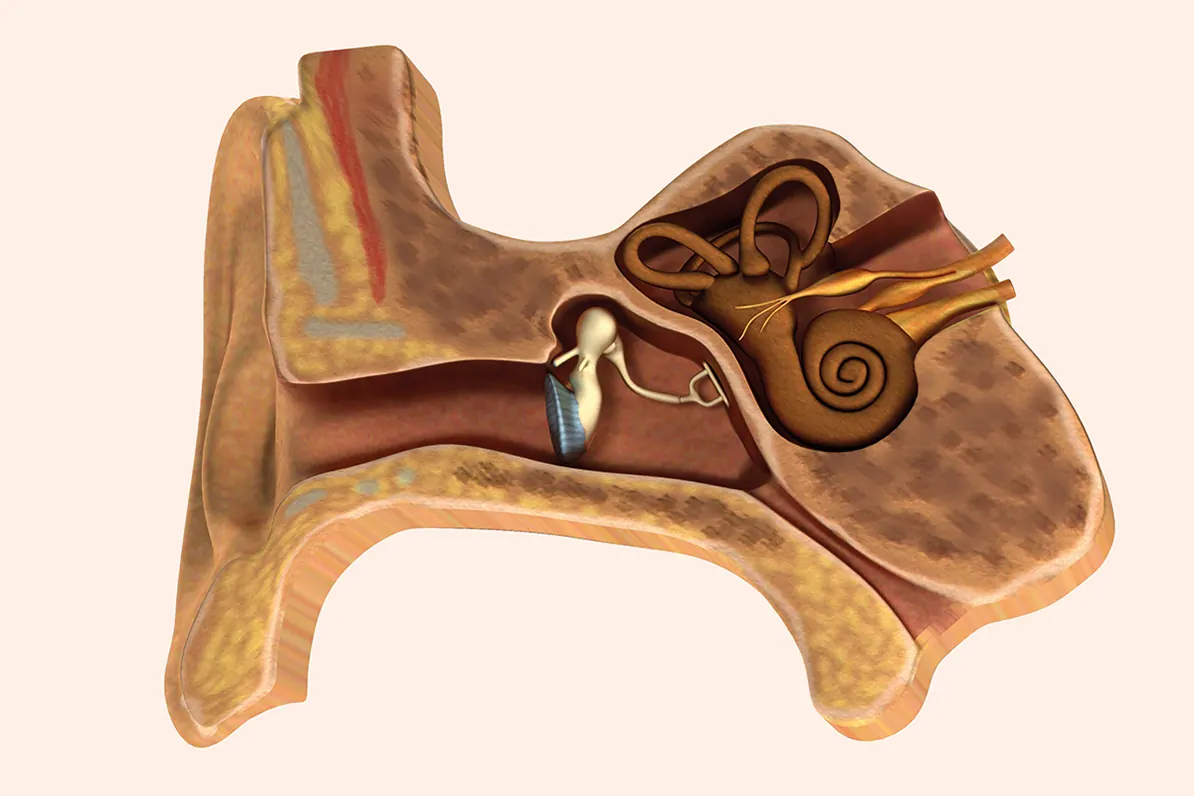
Ya hemos comentado anteriormente que las sustancias ototóxicas viajan hasta el oído interno a través de la sangre. El daño se produce directamente sobre las células ciliadas o por alteración del aporte vascular. Estructuras importantes a las que prestar atención, por tanto, no son solo las células ciliadas y el órgano de Corti, sino también aquellas que nos abren la puerta a este espacio, como la estría vascular o la membrana de Reissner.
Cuanto más tiempo pase el tóxico en la sangre o más dañadas estén ya estas estructuras que comentábamos, mayor riesgo hay. Por esto, es importante tener en cuenta los factores de riesgo de estas sustancias (edad del paciente, dosis administrada, vía de administración, capacidad de eliminación renal, etc.) y realizar una monitorización de las pruebas audiométricas y vestibulares, cuando se pueda. Lo ideal sería poder realizar estas mediciones antes y durante el tratamiento, para tener así una referencia con la que ir comparando los datos una vez haya comenzado ya el efecto de los ototóxicos.
Especial atención deben tener ciertos grupos de riesgo como niños, ancianos o mujeres embarazadas, donde los fármacos ototóxicos pueden producir más daño o generar lesiones en el feto (en el caso de las embarazadas).
Debemos saber que no existe ningún tratamiento para la pérdida producida por ototoxicidad. Lo único que se puede hacer es intentar encontrar un sustituto no tóxico, si lo hubiese. En algunos casos, al hacer este cambio, se recuperan ciertas capacidades, pero el daño que ya se haya producido en algunas estructuras, como las células ciliadas es, en la mayoría de los casos, irreversible.
Por tanto, la mejor actuación es la prevención, conociendo y advirtiendo al paciente de los posibles riesgos del tratamiento para que pueda avisarnos en cuanto empiece a notar el más mínimo síntoma. Nosotros, como audiólogos, debemos conocer estas sustancias para poder advertir los cambios auditivos o vestibulares del paciente y con ello, intentar ofrecer la mejor solución auditiva teniendo en cuenta el curso de la lesión y su pronóstico.
Referencias
Lustig, L R (2018) Ototoxicidad inducida por fármacos, Columbia University Medical Center and New York Presbyterian Hospital.
Gil-Carcedo, L M; Vallejo, L A y Gil-Carcedo, E (2011) Otología, Madrid: Panamericana, pp. 339-345.
Mercado, V; Burgos, R y Muñoz, C (2007) Ototoxicidad por medicamentos, Revista de otorrinolaringología y cirugía de cabeza y cuello, no. 67, pp. 167-177.
Angulo, A; Blanco, J L y Mateos, F (1997) Audioprótesis: Teoría y práctica, Barcelona: Masson, pp. 188-189.
ASHA (2016) Los medicamentos ototóxicos. Serie informativa de audiología.
Asociación Madrileña de Otorrinolaringología, AMORL (2018) Lista de medicamentos ototóxicos, Madrid.
Ministerio de Trabajo, Migraciones y Seguridad Social (2015) Base de datos de sustancias tóxicas y peligrosas RISCTOX.
Bergström, B; Nyström, B (1986) Development of hearing loss during long-term exposure to occupational noise: A 20-year follow-up study. Scandinavian Audiology, vol. 15, no. 4, pp. 227-234.
Manrique, M; Marco, J et al. (2014) Audiología, Ponencia Oficial de la Sociedad Española de Otorrinolaringología y Patología Cérvico-Facial, pp. 119-127.
Autora:

LAURA PALOMINO
AUDIÓLOGA
Especialista clínico en Oticon Medical.
Experto en Audiología, Universidad de Salamanca.